روشهای درمان تومور چشم متفاوت هستند و به نوع تومور بستگی دارند. به طور خلاصه تومورهای کوچک و خوشخیم پلک بهراحتی با جراحی جزئی قابل برداشتن هستند. اما موارد بزرگ دیگری نیز وجود دارند که ممکن است به عملیات پیچیدهتری نیاز داشته باشند. تومورهای بدخیم چشم نیز باید به طور کامل حذف شوند. در مورد تومورهای مدار چشم، آنها متفاوت هستند و درمان نهتنها بستگی به نوع تومور دارد؛ بلکه محل قرارگیری آن نیز مهم است. محل قرارگرفتن تومور اگر عمیق باشد ممکن است امکان جراحی وجود نداشته باشد. آنهایی که دسترسی آسانتری دارند ممکن است حذف شوند، اما آنهایی که در مناطق صعبالعبور هستند احتمالاً نیاز به نظارت و ارزیابی دائمی دارند. همه تومورها به درمان جراحی نیاز ندارند و ممکن است بسته به نوع بافتشناسی، با رادیوتراپی یا شیمیدرمانی خوب شوند. در ادامه با معرفی انواع تومورها، روشهای درمان تومور چشم را به طور تخصصیتر توضیح میدهیم.
انواع تومور چشمی
تومورهای داخل چشمی
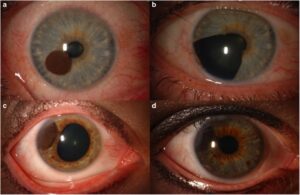
از میان سرطانهای اولیه داخل چشمی در بزرگسالان، شایعترین آنها ملانوم است که بر یووه و مشیمیه، یک غشای عروقی رنگدانه دار متشکل از سلولهای تولیدکننده ملانین (ملانوسیتها) تأثیر میگذارد. نوع دیگری از سرطان اولیه داخل چشمی که میتواند بزرگسالان را تحتتأثیر قرار دهد، لنفوم (نوع غیر هوچکین) است، سرطانی که از سلولهای ایمنی به نام لنفوسیتها منشأ میگیرد. این بیماری بیشتر افراد مسن، افراد ضعیف یا افرادی که مشکلات سیستم ایمنی دارند را تحتتأثیر قرار میدهد. در کودکان، شایعترین سرطان اولیه داخل چشمی رتینوبلاستوما است، یک بیماری بسیار نادر که از سلولهای عصبی شبکیه منشأ میگیرد. برای درمان این تومورها از روشهایی چون شیمیدرمانی، پرتودرمانی، رادیوتراپی و در صورت نیاز از جراحی بهصورت غیرتهاجمی یا تهاجمی استفاده میشود.
تومورهای اربیتال
اینها تومورهای خوشخیم و بدخیم هستند که میتوانند از بافتها و سلولهای موجود در مدار چشم و همچنین از بافتهای مجاور، از سینوسهای بینی و پارانازال (عضلات، اعصاب یا پوست) منشأ بگیرند. ازآنجاییکه این یک حفره استخوانی است، حتی تومورهای خوشخیم میتوانند آسیبشناسی قابلتوجهی مضر برای چشم را به دلیل فشردهسازی ساختارهای اساسی برای عملکرد بینایی نشان دهند. علت تومورهای اولیه مدار ناشناخته است.
از سوی دیگر، در کودکان، تومورهای مدار چشم میتوانند ناشی از ناهنجاریهای رشدی باشند. متداولترین آنها عبارتاند از:
تومورهای غده اشکی، 50 درصد بین خوشخیم و بدخیم تقسیم میشوند. ضایعات خوشخیم آدنوم پلئومورفیک (مختلط سلولی) و هیپرپلازی خوشخیم لنفوئیدی واکنشی است که یک واکنش ایمنی غیرطبیعی در پاسخ به یک محرک التهابی است.
تومورهای بدخیم غده اشکی: کارسینومها در انواع آنها و لنفومهای بدخیم. کارسینوم آدنوئیدوسیستیک شایعترین سرطان غدد اشکی است و معمولاً در بیماران 20 تا 50 ساله رخ میدهد. در صورت امکان، کارسینومی از این نوع باید با جراحی به نام اوربیتوتومی جانبی به طور کامل برداشته شود. متأسفانه، حذف کامل اغلب به دلیل اندازه، شکل، چسبندگی و گسترش تومور غیرممکن است. این تومورها، مانند تمام آسیبشناسی اربیت، باید به طور خاص ارزیابی شوند که در موارد پیشرفته رادیوتراپی بهتنهایی یا همراه با جراحی استفاده میشود.
همانطور که در بالا اشاره کردیم تومورهای اوربیتال ممکن است عمیق باشند و دسترسی به آنها سخت باشید. در این حالت بیمار نیازمند نظارت دائمی است. تقریباً میتوان گفت همه روشهای درمانی برای این دست از تومورها قابلاستفاده است. در ادامه به طور کامل توضیح میدهیم.
تومورهای عروقی مانند آنژیوم و لنفانژیوم
لنفانژیوم یک تومور نادر است (کمتر از 7 درصد تومورهای مداری دوران کودکی)، معمولاً از ربع بالایی مدار چشم شروع میشود و اغلب پلکها و ملتحمه را تحتتأثیر قرار میدهد و بهاصطلاح لنفانژکتازی میشود. در موارد شدید، ممکن است قرارگرفتن در معرض قرنیه، زخم، و آسیب به عصب بینایی وجود داشته باشد. بیشتر لنفانژیومها قبل از انجام هرگونه جراحی از نظر رشد (مطالعات بالینی و رادیوگرافی) کنترل میشوند و تنها زمانی انجام میشوند که رشد تومور، فشردهسازی عصب بینایی، قرارگرفتن در معرض قرنیه یا کاهش بینایی همراه باشد. در موارد نادر، بیماران مبتلا به لنفانژیوم اربیت ممکن است نیاز به تخلیه حباب یا پرتودرمانی بهعنوان درمان درد داشته باشند.
تومورهای غلاف عصب بینایی
مننژیوم اربیت از مننژها، پوشش محافظی که مغز و اعصاب بینایی را احاطه کرده است، ایجاد میشود. این تومورها میتوانند در داخل مدار ایجاد شوند و در مغز تأثیر بگذارند یا در مغز ایجاد شوند و به طور ثانویه مدار را درگیر کنند.
تصمیمات درمانی اغلب دشوار است. قبل از توسعه CT و MRI و تکنیکهای میکرو جراحی، برداشتن کامل این تومورها دشوار بود و خطرات جراحی بسیار بالا بود.
با توسعه تکنیکهای میکرو جراحی، اکنون میتوان برخی از این تومورها را به طور گسترده حذف کرد. در درازمدت باید مشخص شود که کدام بیماران از جراحی با افزایش خطر عوارض، مانند برداشتن نسبی تومور و به دنبال آن رادیوتراپی بیشتر سود میبرند و کدام بیماران از پرتودرمانی بهتنهایی بیشترین سود را میبرند. گزینههای درمانی شامل مشاهده، جراحی و پرتودرمانی است.
جراحی
در بیماران جوانتر، در نقاط بحرانی، و زمانی که این تومورها علائمی ایجاد میکنند (از جمله تشنج)، برداشتن جراحی بهترین گزینه درمانی است. درحالیکه تمام تلاشها برای حذف کامل انجام میشود، برخی از تومورها به دلیل چسبیدن به ساختارهای عصبی و عروقی حیاتی در پایه مغز، چالش فنی بزرگی را ارائه میکنند. بهعنوانمثال، تومورهای اسفنوئیدی گاهی اوقات میتوانند وابران عروقی یا آوران های مغز (بهعنوانمثال، سینوس حفرهای یا شریانهای کاروتید) را در معرض خطر قرار دهند و حذف کامل آنها را دشوار یا غیرممکن میکنند. آنها همچنین میتوانند قبل از تشخیص از طریق تغییرات در بویایی و وضعیت ذهنی که تشخیص آنها دشوار است، بزرگ شوند.
رادیوتراپی
برای سرطانهای مناطقی که دسترسی به آنها مشکل است یا در بیمارانی که در معرض خطر قابلتوجهی برای جراحی هستند، رادیوتراپی یک گزینه است. بهترین شکل پرتودرمانی، رادیوسرجری استریوتاکسیک است. برای مننژیومهای خوشخیم، پرتو بهعنوان یک تسکیندهنده مفید برای تومورهای غیر قابل جراحی، برای باقیماندههای تومور غیرقابل برداشت و برای عود تومور غیرقابل برداشت در نظر گرفته میشود. در برخی موارد، پرتودرمانی نباید بهعنوان یک درمان اولیه توصیه شود و فقط باید برای درمان عود پس از حذف رادیکال ساب توتال استفاده شود.
تومورهای اعصاب و گانگلیون
تومورهای مداری همچنین میتوانند از سلولهای شوان موجود در پوشش اعصاب ایجاد شوند. این تومورهای خوشخیم که نوروفیبروم و شوانوما نامیده میشوند، میتوانند در هر ساختار عصبی به جز اعصاب بینایی که سلولهای شوان ندارند، ایجاد شوند. یکی دیگر از تومورهای عصبی خوشخیم نسبتاً شایع در این ناحیه، گلیوم عصب بینایی است، توموری که از سلولهای گلیال، سلولهای پشتیبان مغز که در عصب بینایی نیز یافت میشوند، به وجود میآید. در این خصوص جراحی میتواند درمان قابل قبولی باشد.
تومورهای بافت عضلانی
این شایعترین بدخیمی اولیه چشم در کودکان است، اما میتواند در بزرگسالان نیز رخ دهد. میانگین سنی بیماران رابدومیوسارکوم 7 تا 8 سال است. معمولاً در مدار فوق بینی (که در زیر پلک فوقانی نزدیکبینی قرار دارد) یافت میشود. با گسترش مجاورت به مغز یا با متاستازهای ریوی با بقای ضعیف، میتواند بهسرعت رشد کند. بیوپسی رابدومیوسارکوم به دنبال ترکیبی از شیمیدرمانی و رادیوتراپی بهترین شانس زنده ماندن را فراهم میکند. در واقع، مطالعات اخیر نشان میدهد که درمانهای فعلی بیش از 90 درصد بقای دوردست را ارائه میدهند. اگر بعد از 3 سال عود نکرد، تومور بهخوبی کنترل شده است. توموگرافی محوری کامپیوتری (CT) و تصویربرداری رزونانس مغناطیسی (MRI) هم برای ارزیابی توده مداری و هم برای درگیری احتمالی استخوانهای مداری ضروری هستند. روشهای درمانی نیز متناسب با ارزیابی انتخاب میشوند.
تومورهای کمپلکس کرانیو مدار
تمام تومورهای مدار میتوانند بر حفره جمجمه تأثیر بگذارند، همانطور که طیف وسیعی از تومورهای مغزی میتوانند به طور پیوسته در مدار ایجاد شوند. در این موارد، مهارتها و همکاری با جراح مغز و اعصاب برای رفع ایمن این نئوپلاسمهای بهاصطلاح قاعده جمجمه ضروری است.
روشهای درمان تومور چشم در اوربیتال
درمان در انکولوژی چشم و اربیتال بر اساس برنامهریزی تیمی (تیم انکولوژی) است و هماهنگی این فعالیت بر عهده انکولوژیست چشم است. در حال حاضر، رویکرد به تومورهای چشمی تاحدامکان محافظهکارانه است، به این معنی که با این اصطلاح نیاز به ذوب شدن ضایعه نئوپلاستیک با حفظ عملکرد چشم و بینایی است. هنگامی که حفظ کره چشم تحتتأثیر نئوپلاسم (بدخیم) میتواند زندگی بیمار را تهدید کند، چشم باید تخلیه شود. رادیوتراپی اصلیترین و مؤثرترین روش درمان تومورهای بدخیم و خوشخیم چشم است. رادیوتراپی عمدتاً از طریق تماس (پلاکهای اپی اسکلر پر شده با ایزوتوپهای رادیواکتیو) یا با منابع خارجی (شتابدهنده خطی یا ذرات سنگین) اعمال میشود.
ملانوم کوروئیدال ملانوم مشیمیه
شایعترین بدخیمی اولیه داخل چشمی در بزرگسالان است که میزان بروز آن 6 مورد در هر میلیون نفر در سال است. رادیوتراپی محافظهکارانه (براکی تراپی یا پروتونهای تسریع شده) اکنون قادر است بیش از 95 درصد موارد را بهصورت موضعی به شیوهای رضایتبخش درمان کند. برای ضایعات بیش از حد بزرگ هنوز هم از انوکولاسیون کره چشم استفاده میشود. علیرغم نتایج مطلوب در درمان موضعی نئوپلازی، ملانوم مشیمیه همچنان یک بیماری بالقوه کشنده است و خطر متاستاز 10 ساله در حدود 50 درصد دارد.
متاستاز مشیمیه
متاستازهای مشیمیه شایعترین نئوپلاسم بدخیم داخل چشمی در نظر گرفته میشوند، حتی اگر یافته بالینی آنها نسبتاً نادر باشد، زیرا معمولاً بیماران را در مرحله پیشرفته بیماری سیستمیک تحتتأثیر قرار میدهند که در آن معاینه چشم اغلب حذف میشود. تشخیص عمدتاً چشمی است، اگرچه باید توسط یک مطالعه اولتراسوند، توموگرافی و احتمالاً آنژیوگرافی پشتیبانی شود. ظاهر چشمی ضایعات زیر شبکیه یک، اما اغلب چندگانه و یا دوطرفه، هیپوپیگمانته، عمدتاً در قطب خلفی، نزدیک عصب بینایی و ماکولا است. درمان متاستازهای مشیمیه یک درمان چندرشتهای است که بر اساس شیمیدرمانی سیستمیک و احتمالاً رادیوتراپی (استاندارد یا براکی تراپی) یا سایر درمانهای کانونی (درمان فوتودینامیک) است.
رتینوبلاستوما
رتینوبلاستوما شایعترین تومور بدخیم داخل چشمی در سنین اطفال است. بسته به مورد، میتواند یک یا هر دو چشم را درگیر کند و میتواند ارثی باشد یا نباشد. تا به امروز، رتینوبلاستوما توموری است که نرخ بقای 5 ساله بسیار بالایی دارد (بیش از 95 درصد). شایعترین علامت شروع، لکوکوری (رفلکس سفید مردمک) است که متأسفانه علامت دیررس باقی میماند. درمان استاندارد رتینوبلاستوما شیمیدرمانی (شیمیدرمانی سیستمیک با هدف کاهش اندازه ضایعات چشمی) همراه با درمانهای تثبیت کانونی (ترموتراپی، کرایوتراپی، براکی تراپی) یا اخیراً با شیمیدرمانی داخل شریانی و ترموشیمی درمانی است. در مواردی که بدخیمیهای پیشرفته موضعی دارند، انوکلیشن کره چشم یک درمان درمانی باقی میماند.
همانژیوم مشیمیه محدود شده
همانژیوم مشیمیه شایعترین تومور عروقی اولیه مشیمیه است. تومور بهطورکلی تا زمانی که علامتدار شود ناشناخته باقی میماند. شروع علائم، کاهش حدت بینایی و یا دگرگونیها، عموماً در دهه سوم یا چهارم زندگی رخ میدهد. همانژیوم مشیمیه یک تومور خوشخیم است و بنابراین هدف درمان ازبینبردن تومور نیست، بلکه برای حفظ بهترین حدت بینایی تا زمانی که ممکن است انجام میشود. اگر بیمار علائمی نداشته باشد یا حدت بینایی او کاهش یافته باشد، درمان لازم نیست و بیمار به مرور زمان باید تحت نظر باشد. اگر افزایش نوروپیتلیوم منجر به کاهش حدت بینایی شود، باید درمان را در نظر گرفت. امروزه بیشترین استفاده از درمان فوتودینامیک است.
نئوپلازی سنگفرشی قرنیه ملتحمه
نئوپلازی سنگفرشی قرنیه ملتحمه شامل تصاویر بالینی از دیسپلازی ساده اپیتلیال تا کارسینوم سنگفرشی صراحتاً مهاجم است. درمان استاندارد یک برش جراحی بزرگ است که با کرایوتراپی بستر جراحی و بازسازی صفحه ملتحمه همراه است. استفاده از آنتی متابولیتهای موضعی (شیمیدرمانی بهصورت قطرهای) اخیراً معرفی شده است و اکنون به طور فزایندهای در درمان یکپارچه این آسیبشناسی، هم در ارتباط با جراحی و هم بهعنوان یک درمان منفرد استفاده میشود.
ملانوم ملتحمه
ملانوم ملتحمه یک نئوپلاسم بسیار نادر ملتحمه است (کمتر از 2 درصد از کل بدخیمیهای چشمی). رویکرد درمانی بر اساس اندازه و محل ملانوم هدایت میشود. در ملانومهای کوچک واقع در محلهای مساعد (بولبار و ملتحمه پریلمبار)، یک برداشت جراحی بزرگ کافی است که احتمالاً با شیمیدرمانی موضعی و براکیتراپی بستر جراحی همراه است. در مواردی که در نواحی نامطلوب (ملتحمه پلک، فورنیکس، کارونکل و حاشیه پلک) یا بزرگ قرار دارند، برداشتن جراحی ممکن است حتی زمانی که با شیمیدرمانی یا پرتودرمانی موضعی همراه باشد، کافی نباشد.
روشهای درمان تومور چشم
انواع روشهای تومور چشم عبارتاند از:
پرتودرمانی
پرتودرمانی استفاده از اشعه ایکس با انرژی بالا برای درمان سرطان یا تسکین علائمی است که سرطان ایجاد کرده است. سلولهای سرطانی را در یک ناحیه خاص از بین میبرد و میتوان آن را هم از خارج و هم از داخل چشم تجویز کرد. متأسفانه رادیوتراپی علیرغم مؤثر بودن، عوارض عملکردی یا زیباییشناسی زیاد و مکرری دارد که بسته به یک سری عوامل از جمله:
- ترکیب سلولی بافت آسیبدیده (در چشم، بافتهای متنوعی با انواع مختلف سلول وجود دارد)
- ظرفیت اسکار بافت آسیبدیده
- یکپارچگی عروقی اندام
- و عوامل دیگر
آسیبهای مربوط به رادیوتراپی میتواند باعث بلفاریت، خشکی چشم، ورم ملتحمه و کراتیت شود. عوارض دیگر و جدیتر میتواند آب مروارید یا آسیب شبکیه و عصب بینایی باشد که دیر ظاهر میشود.
با مدیریت پزشکی مناسب، بهبودی از اشکال خفیف آسیب ناشی از تشعشع معمولاً ظرف چند هفته پس از اتمام درمان اتفاق میافتد.
پرتودرمانی با اشعه ایکس تومور به طور مستقیم بدون بیهوشی یا برش جراحی انجام میشود. بهطورکلی، ازبینبردن کامل نئوپلاسم مستلزم یک سری درمان است، با جلسات هفتگی که چند ماه طول میکشد.
رادیوتراپی استریوتاکسیک
پرتودرمانی بدن استریوتاکتیک (SBRT) یک روش رادیوتراپی غیر تهاجمی ابتکاری است که اجازه میدهد دوز بالایی از تابش مستقیماً با دقت و دقت فوق العاده به حجم تومور فرستاده شود و باعث مرگ سلولی (نکروز) شود. این تکنیک بهصورت سرپایی انجام میشود و نیازی به هیچ نوع بیهوشی ندارد، بیمار در هر زمانی رادیواکتیو نیست و میتواند به زندگی عادی خانوادگی خود ادامه دهد. یک جلسه روزانه و بدون درد انجام میشود. بهطورکلی یک چرخه شامل 1 تا 6 جلسه است.
رادیوتراپی برای درمان تومورهای پلک
رادیوتراپی در مورد تومورهای سلول بازال که به سختی از طریق جراحی برداشته میشوند و در بیماران مسن یا در شرایط نامناسب سلامتی توصیه میشود. با توجه به اینکه این روش امکان شناسایی دقیق و حذف سلولهای تومور موجود در حاشیه ضایعه را نمیدهد، درصد درمان حدود 70 درصد است. اگر مزیت رادیوتراپی محدودکردن آسیب به بافتهای مجاور باشد، احتمال پیامدهای ناخوشایند طولانیمدت و همچنین خطرات مرتبط با قرارگرفتن در معرض پرتو و نیاز به جلسات متعدد برای انجام درمان، مضرات آن است. بهطورکلی ساختارهای صورت و گردن تحمل خوبی نسبت به پرتودرمانی نشان میدهند. درمان رادیوتراپی برای پاتولوژیهای تومور پلک به دلیل احتمال ایجاد خشکی چشم و بسیاری از عوارض جانبی رایج پوستی مانند اریتم، رنگدانه، نکروز، آتروفی و ازدستدادن مژهها یا بیماریهای بیشتر، درمان انتخاب دوم را نشان میدهد. شدید مانند اکتروپیون یا آنتروپیون، آب مروارید، گلوکوم نئوواسکولار و نورو رتینوپاتی پرتویی.
پرتودرمانی در افتالموپاتی تیروئید (بیماری گریوز)
رادیوتراپی نقش بسیار مهمی در مدیریت افتالموپاتی تیروئید ایفا میکند و دادههای متون به دلیل اشتباهات در انتخاب بیمار یا عدم ارزیابی دقیق چشمپزشکی همگن نیستند. نشانه اصلی مربوط به درگیری عضلات خارج چشمی همراه با دوز بالای کورتیزون درمانی سیستمیک است. بسیاری از مطالعات استفاده از پرتودرمانی مداری را در بیماری گریوز در مراحل اولیه بیماری (کمتر از یک سال پس از شروع) توصیه میکنند.
رادیوتراپی تومورهای چشم
پرتودرمانی روشی است که هم برای سرطانهای چشم (ملانوم و رتینوبلاستوما) و هم برای بسیاری از سرطانهای مدار چشم استفاده میشود. بیشتر آنها از مشیمیه (بین صلبیه و شبکیه) ایجاد میشوند، بقیه در عنبیه و بدن مژگانی یافت میشوند. مدیریت تومورهای چشمی گزینههای مختلفی را ارائه میدهد: جراحی، رادیوتراپی، براکی تراپی، انوکلیشن.
براکی تراپی
براکی تراپی نوعی پرتودرمانی است که در آن منبع پرتودرمانی در ناحیه تحت درمان یا نزدیک آن قرار میگیرد. این تکنیک را میتوان بهتنهایی یا در ترکیب با سایر روشهای درمانی استفاده کرد. برخلاف رادیوتراپی خارجی، براکی تراپی شامل قراردادن دقیق منابع رادیواکتیو به طور مستقیم بر روی ناحیه آسیبدیده است، بنابراین قرارگرفتن در معرض بافتهای سالم که دورتر از منابع قرار دارند، کمتر است. این روش نسبت به پرتودرمانی خارجی مزایایی دارد و تومور را میتوان با دوزهای بسیار بالا و موضعی پرتو درمان کرد و احتمال آسیب غیرضروری به بافتهای سالم اطراف را کاهش داد.
با براکی تراپی همچنین میتوان رتینوبلاستوما، شایعترین تومور بدخیم چشمی در کودکان را درمان کرد.
برای تومورهای مدار چشمبسته به مراکزی که این نوع آسیبشناسی را درمان میکنند، پروتکلهای خاص و تجربیات مختلفی وجود دارد، پرتودرمانی عمدتاً در لنفوم، رابدومیوسارکوم و اشکال التهابی (شبه تومور) استفاده میشود. برای این آسیبشناسیها، بسیاری از مراکز پاتولوژی اربیتال، جراحی را فقط برای بیوپسی و طبقهبندی پاتولوژی پیشنهاد میکنند، و برای رادیوتراپی، درمان پاراجراحی را که دوز بندی شده و بر اساس محل، گسترش و نوع تومور تقسیم میشود، در نظر میگیرند.
این مفهوم اساسی مجدداً تأیید میشود که درهرصورت، یک مدیریت چندرشتهای است که باید موردبهمورد ارزیابی شود که شامل همکاری و تخصص بالای چشمپزشکان، رادیولوژیستها و متخصصان انکولوژی است.
شیمیدرمانی برای درمان سرطان چشم
شیمیدرمانی مبتنی بر استفاده از داروهای ضدسرطان برای ازبینبردن سلولهای سرطانی است. بسته به نوع تومور، محل و درجه انتشار، بسیاری از داروها را میتوان بهتنهایی یا ترکیبی استفاده کرد .
این نوع درمان شامل یک تیم چندرشتهای باتجربه زیاد در بخش خاص هم در زمینه درمان سرطان و هم بیماریهای چشمی است. هدف اصلی شیمیدرمانی دستیابی به حداکثر اثربخشی با حداقل عوارض جانبی است .
شیمیدرمانی به دو روش اصلی استفاده میشود: کمکی یا در کنار درمان دیگری، بهعنوانمثال، پس از جراحی یا همراه با رادیوتراپی برای افزایش اثربخشی آن. برای کاهش وسعت یا علائم تومور زمانی که هیچ گزینه به همان اندازه مؤثر دیگری وجود ندارد. شیمیدرمانی عوارض جانبی زیادی دارد و انتخاب باید بهصورت موردی انجام شود. همچنین در شیمیدرمانی جلسات زیادی باید انجام شود که شامل انفوزیون، کنترل و کنترل عوارض است.
در چشمپزشکی، شیمیدرمانی سیستمیک در بسیاری از تومورهای مدار چشم (رابدومیوسارکوم، لنفوم و غیره) و در تومورهای پلک استفاده میشود.
در مورد دوم، از کرمها، ژلها و محلولهای موضعی برای درمان اشکال خاص و محدود کارسینوم سلول بازال استفاده میشود.
درمان جراحی تومورهای داخل چشمی
این شامل برداشتن کامل یک ضایعه تومورال واقع در فضای داخل چشم است. این مزیت این است که تومور به طور کامل از بین میرود و همچنین اجازه میدهد تا الگوی سلولی آن برخلاف سایر تکنیکهای مخرب مانند رادیوتراپی در آزمایشگاه تجزیهوتحلیل شود. اینها روشهای جراحی بسیار تخصصی هستند.
در حال حاضر و به دلیل استفاده از سایر تکنیکهای درمانی مانند براکی تراپی اپی اسکلرال، جراحی به درمان انواع مختلف تومورهای بسیار خاص واقع در عنبیه یا بدن مژگانی تنزل یافته است.
تکنیکهای درمان جراحی نیز برای برداشتن تومورهای خارجی شکم یا داخل شکمی در قسمت خلفی کره چشم استفاده میشود.
نتایج از این نظر خوب است که این تکنیک حذف کامل تومور و حفظ کره چشم با درجه دید مشخصی را ممکن میسازد.
دوره بعد از عمل به دلیل التهاب ناشی از خود جراحی عموماً خستهکننده است و بهطورکلی بعد از چند ماه به دید نهایی میرسد.
بسته به محل ضایعه و تکنیک مورداستفاده، آستیگماتیسم القایی، جابهجایی مردمک، آب مروارید، خونریزی بعد از عمل، هیپوتونی چشمی یا فشارخون بالا و عواقب بینایی ممکن است ظاهر شود. این موارد باید از نظر بالینی بسیار دقیق پیگیری شود تا هرگونه عارضه شناسایی و درمان شود.